(この記事は2013年1月1日に作成した記事のリライトです)
以前、BRONJ(Bisphosphonate-Related OsteoNecrosis of the Jaw)に関する研究を行ったことがあります。
日本語に訳すとビスホスホネート関連顎骨壊死、ビスホスホネート薬剤(BP製剤)により引き起こされる顎の骨の炎症、壊死です。
BRONJについての情報は色んなところに掲載されているので、ご存知でない方は少し調べてみてください。
(関連学会によるポジションペーパーは最後にリンクを載せています)
今回はBRONJに対する自分の考えをまとめてみます。
この記事は薬局の視点と言うことで、基本的に経口剤についての話です。
- エチドロン酸二ナトリウム(製品名:ダイドロネル)、
- アレンドロン酸ナトリウム水和物(製品名:ボナロン、フォサマック)
- リセドロン酸ナトリウム(製品名:アクトネル、ベネット)
- ミノドロン酸水和物(製品名:ボノテオ)
BRONJ(ARONJとMRONJ)
BRONJは注射剤でしか発生しないと考えられていましたが、近年、経口剤でも発生することがわかりました。
これは経口剤のバイオアベイラビリティの低さが原因だと考えられます。(注射剤 50%、経口剤 1%)
また、BP製剤と同じく破骨細胞による骨吸収を抑制するデスノマブでもONJ(顎骨壊死)が発生することが知られており、DRONJ(Denosumab-Related OsteoNecrosis of the Jaw)と呼ばれています。
最近では、骨吸収抑制剤によって引き起こされる顎骨壊死ということでARONJ(Anti-resorptive agents-Related OsteoNecrosis of the Jaw:骨吸収抑制剤関連顎骨壊死)、血管新生阻害薬やチロシンキナーゼ阻害薬等で発生率が上昇することからMRONJ(Medication-Related OsteoNecrosis of the Jaw:薬剤関連顎骨壊死)という名称も使われています。
侵襲的歯科治療とBRONJ
BRONJは抜歯などの侵襲的歯科治療の後に発生することがほとんどです。
外科や内科などで処方される薬剤であるにも関わらず、副作用の発生ポイントは歯科での治療。
何が問題かというと、メーカーから副作用発生ポイント(歯科医師)への情報提供が困難。
現に、BRONJの情報が薬局にアナウンスされた時、近隣の歯科を回ったのですが、多くの先生がご存知ではありませんでした。
メーカーは歯科医師会や学会を通じて情報提供を行いましたが、どうしても一歩遅れてしまったのだと思います。
また、正確な情報伝達もされにくかったようで、「BP製剤を服用している場合は治療ができない」という誤解を持っている歯科も存在していました。
BRONJのリスク因子
BRONJの発生にはいくつかのリスク因子が知られています。
一つは「3年以上BP製剤を服用」していること。
それ以外にも以下のリスク因子が知られています。
- ステロイド服用
- 悪性腫瘍の化学療法剤服用
- 糖尿病
- 喫煙
- 口腔内の不衛生
- 放射線治療 など
これを見ればリスク因子を保有するBP製剤服用患者は決して少なくはないことがわかると思います。
リスク因子がある場合、歯科医師は抜歯やインプラントのような侵襲的歯科治療を行なうかどうかの判断が必要となります。
もし、侵襲的歯科治療を行うのであれば、状況によっては休薬を検討する必要があります。
BRONJと薬局薬剤師
個人的には、このようなときこそ薬局にいる薬剤師が歯科の先生方とコミュニケーションを取れるチャンスだと思います。
医療従事者への医薬品の情報提供を行うプロとして各製薬会社に所属するMRが存在するわけですが、
時間が許し、機会が存在するのであれば薬剤師も同様の情報提供を行えなければいけないと思います。
リスク因子とBP製剤の休薬(2012)
BRONJが話題になった当初公開されたポジションペーパーではリスク因子がある場合はBP製剤を休薬することが推奨されていました。
ですが、その後改訂された2012年版では、
- 悪性腫瘍患者
- 投与3年未満 かつ リスク因子なし
については「原則として休薬しない」ことに変更されています。
リスク因子がある場合、BP製剤を3年以上服用している場合は休薬が推奨されます。
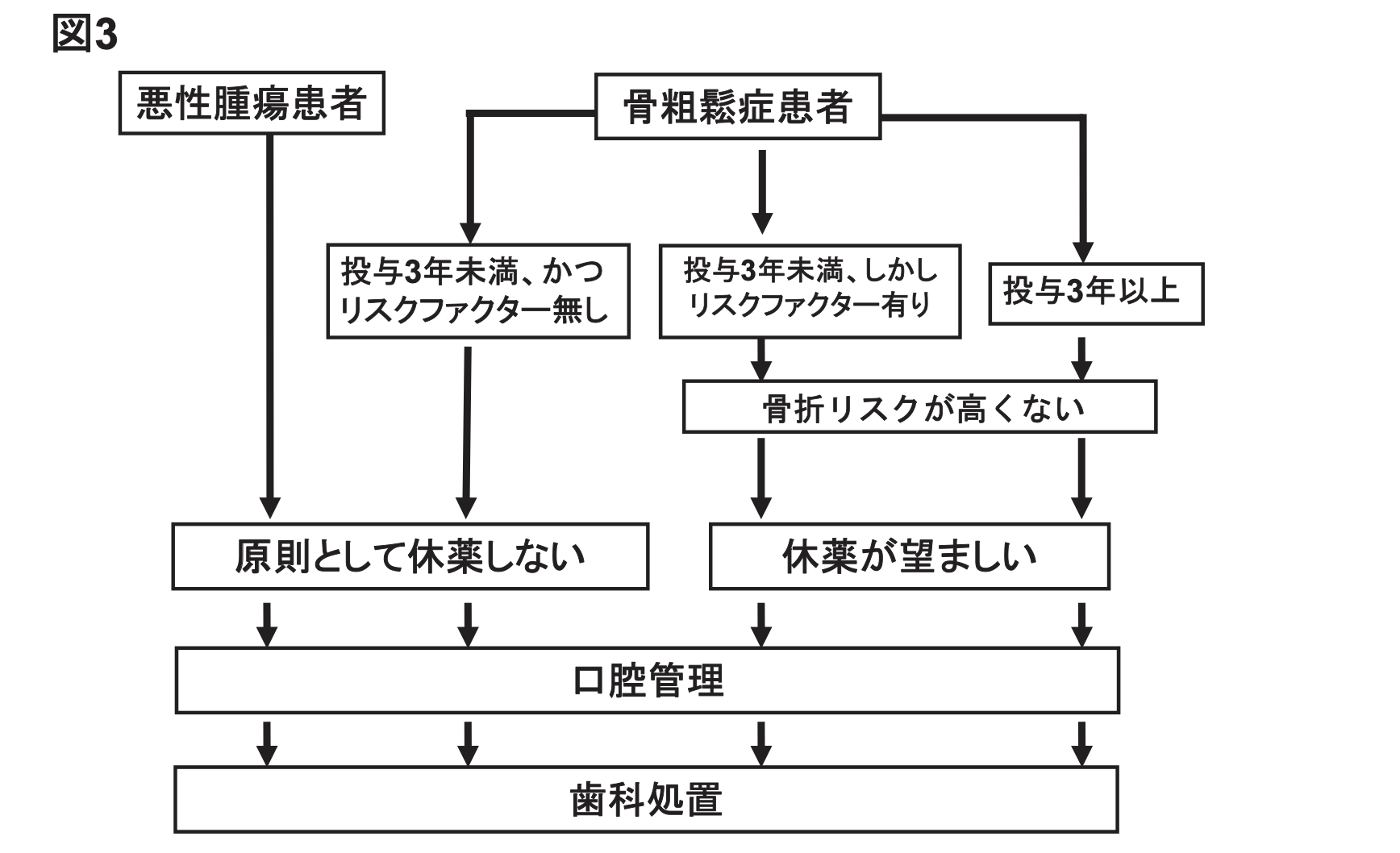
休薬を行う場合は、骨のリモデリングを考慮して侵襲的治療の3ヶ月以上前にBP製剤を休止することが望ましいと考えられています。
抜歯やインプラントを行った後、無事に治癒すれば再開可能です。
BP製剤の服用年数によってはこの機会に他の薬剤に切り替えるのもありだと思います。
2016年時点でのBP休薬に関する知見
「骨吸収抑制薬関連顎骨壊死の病態と管理 : 顎骨壊死検討委員会ポジションペーパー2016」ではさらに最近の知見がまとめられています。
1) 侵襲的歯科治療前のBP休薬
骨吸収抑制薬の治療を受けている患者に対して歯科治療を行う際に、骨吸収抑制薬投与をそのまま継続するか、あるいは休薬するかについては様々な議論がある。それらを整理すると、
- 1 骨吸収抑制薬の休薬がONJ発生を予防するか否かは不明である。
- 2 骨に長期間残留するBPの物理化学的性質から推測すると、短期間のBP休薬がBRONJ発生予防に効果を示すか否かは不明である。
- 3 日本骨粗鬆症学会が行った調査結果では、骨粗鬆症患者においてBPを予防的に休薬してもONJ発生の減少
は認められていない。- 4 BPの休薬により骨粗鬆症患者での症状悪化、骨密度低下および骨折の発生が増加する。
- 5 発生頻度に基づいた場合にBRONJ発生のリスクよりも骨折予防のベネフィット(有益な効果)がまさっている。
- 6 BRONJ発生は感染が引き金となっており、歯科治療前に感染予防を十分に行えばBRONJ発生は減少するとの結果が示されている。この報告で注目されるのは、口腔の他の部位に以前にBRONJが発生したことがあり、ONJ発生のリスクがきわめて高いがん患者においても、感染を予防すれば新たなBRONJは発生しなかったという結果である。したがってBRONJ発生予防には感染予防がきわめて効果的、重要であることが示唆される。
- 7 米国歯科医師会は、骨粗鬆症患者におけるARONJの発生頻度は最大に見積もっても0.1%程度であり、骨吸 収抑制薬治療による骨折予防のベネフィット(有益な効果)は、ARONJ発生のリスクを上回っており、また骨吸収抑制薬の休薬はARONJ発生リスクを減少させる可能性は少なく、むしろ骨折リスクを高め負の効果をもたらすとの見解を示している。
これらの背景をEvidence-based Medicine(EBM)の観点に基づいて論理的に判断すると、侵襲的歯科治療前のBP休薬を積極的に支持する根拠に欠ける。
しかしながら、一方において米国Food and Drug Administration(FDA)のアドバイザリーボード(http:// www.fda.gov/downloads/AdvisoryCommittees/CommitteesMeetingMaterials/Drugs/DrugSafetyandRiskManag ementAdvisoryCommittee/UCM270958.pdf)、AAOMSおよびその他のいくつかのグループは骨粗鬆症患者においてBP治療が4年以上にわたる場合にはBRONJ発生率が増加するとのデータを示している。これらの報告はいずれも後ろ向き研究の結果であり、症例数も少ないため慎重に解釈されなければならないが、AAOMSは骨吸収抑制薬投与を4年以上受けている場合、あるいはONJのリスク因子を有する骨粗鬆症患者に侵襲的歯科治療を行う場合には、骨折リスクを含めた全身状態が許容すれば2カ月前後の骨吸収抑制薬の休薬について主治医と協議、検討することを提唱している。日本口腔外科学会、あるいは韓国骨代謝学会/口腔顎顔面外科学会はAAOMSの提唱に賛同しており、さらに国際口腔顎顔面外科学会(IAOMS)もAAOMSの提唱を支持している。
このように侵襲的歯科治療前の休薬の可否に関しては統一した見解は得られていない。
これを読むと、「じゃあどうすればいいの?」ってことになってしまうと思いますが、
- 基本的にはビスフォスフォネート関連顎骨壊死に対するポジションペーパー(改訂追補 2012年版)に従う
- ただし、最終的に休薬を行うかどうかは歯科医師の判断による
といったところでしょうか。
薬局でのリスク因子把握
ここで再びリスク因子に注目すると、そのほとんどが薬局で把握することが可能な情報であることがわかると思います。
歯科の受診予定も薬局で確認可能なのですから、
薬剤師はBP剤服用患者については積極的にリスク因子を把握するようにし、
お薬手帳などを用いて歯科医師に情報提供を行っていくべきだと考えています。
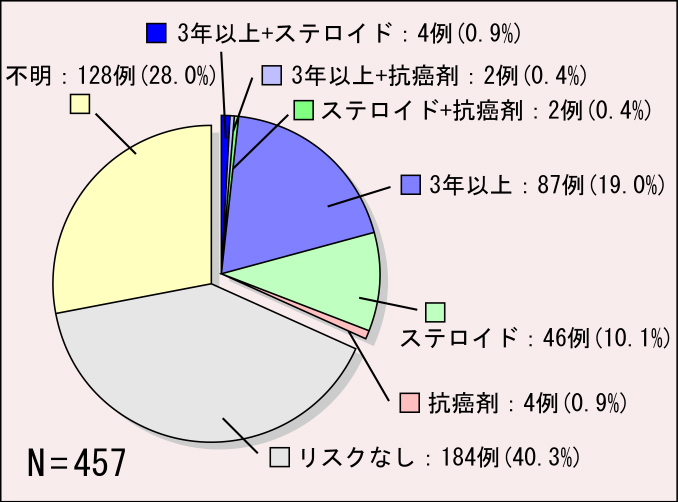
2008年にぺんぎん薬剤師が行った調査では31.7%の患者さんが「BP製剤を3年以上服用」、「ステロイドを併用」、「化学療法剤を服用」のいずれかに該当しました。(N=457)
BRONJと歯科受診
BRONJが話題になった当時、よくあった誤解なのですが、「BP剤を服用しているから歯科を受診してはいけない」というわけではないということ。
リスク因子の中に口腔内の不衛生があるくらいですから、普段から歯科を受診し、口腔環境を整えておくことが大切です。
早めの治療は侵襲的歯科治療の回避にも繋がります。
ベストなのはBP剤開始前に歯科治療を完了させ、服用後は定期的に歯科検診を受けること。
その際に、歯科医師にBP剤の服用とリスク因子を伝えること。
ここで薬剤師が果たす役割はとても大きいと思います。
BP剤自体はとても優れた薬だと思っています。
長期服用で大腿骨骨折なども報告もあるので、将来的には使用期間などガイドラインで定まるのではないかと思っていますが。
まとめ
以前、BRONJに関する講演をさせていただいた際に、「そんな発現頻度が低い副作用を説明していては患者に不安を与えるだけだ!」と言う意見をいただいたことがあります。
※当時、この副作用自体そこまで知られていなかったこともあります。
確かに、経口BP剤によるBRONJの発生頻度は1〜10万人に一人くらいです。
個人的には決して低い確率とは思いませんし、この副作用が発生してしまった場合、患者はとても大きな苦痛を受けます。
加えて、リスク因子、回避方法がある程度明らかになっており、薬剤師が関わることで回避ができるのであれば何とかすべきではないかと考えます。
患者に過度の不安を与えないための努力というのは当然のことです。
リスクとベネフィットを踏まえた正確な情報を患者に伝えることこそが、薬剤師の最も重要な役割の一つと思います。
※ちなみに、ミノドロン酸(一般名:ボノテオ、リカルボン)に至っては、注射剤のゾメドロン酸(商品名:ゾメタ)と同程度の薬効と言われています。と言うことはBRONJの発生頻度も高い可能性がありますね。








