2014年8月1日、薬食審・第一部会でMSDのベルソムラ錠(一般名:スボレキサント)の製造販売について審議が行われ承認が了承されました。
その後、2014年9月26日に正式に承認、11月25日に薬価収載され、翌日(11月26日)に販売開始となりました。
オレキシン受容体の阻害というこれまでにはない新しい作用機序を持つ不眠症治療薬で、他の薬で十分な効果を得ることができなかった場合でも効果が期待されます。
このオレキシン受容体拮抗薬(オレキシン受容体阻害薬)、調べてみるとなかなか面白そうな薬です。
- 2016年11月18日:10mg錠の薬価収載に伴い、加筆・修正を行いました。
- 2020年1月26日:デエビゴ錠(レンボレキサント)の承認に伴い、加筆・修正を行いました。
- 2020年7月19日:スボレキサントのせん妄抑制効果に関する論文について加筆を行いました。
ベルソムラの基本情報
| 医薬品名 | ベルソムラ錠10mg ベルソムラ錠15mg ベルソムラ錠20mg |
|---|---|
| 成分名 | スボレキサント |
| 英語名 | Belsomra |
| 製造販売元 | MSD |
| 命名の由来 | 「美しい眠り」を意味する。 ‘belle’( = beautiful) + ‘som’( = sleep) |
| 効能・効果 | 不眠症 |
| 用法・用量 | 通常、成人にはスボレキサントとして1日1回20mgを、高齢者には1日1回15mgを就寝直前に経口投与する。 |
| 使用上の注意 | CYP3Aを阻害する薬剤 (ジルチアゼム、ベラパミル、フルコナゾール等) との併用により、スボレキサントの血漿中濃度が上昇し、傾眠、疲労、入眠時麻痺、睡眠時随伴症、夢遊症等の副作用が増強されるおそれがあるため、これらの薬剤を併用する場合は1日1回10mgへの減量を考慮するとともに、患者の状態を慎重に観察すること。 |
| 指定等 | なし |
| 審議 | 2014年8月1日 薬食審第一部会 |
| 承認日 | 2014年9月26日 2016年9月13日(10mg) |
| 薬価収載日 | 2014年11月25日 2016年11月18日(10mg) |
| 収載時薬価 | ベルソムラ錠15mg:89.10円/錠 ベルソムラ錠20mg:107.90円/錠 ベルソムラ錠10mg:68.00円/錠(2016年11月18日) |
| 販売開始 | 2014年11月26日 2016年12月15日(10mg) |
| 薬価算定方式 | 類似薬効比較方式(Ⅰ)+有用性加算(II)(A=5(%)) ベルソムラ錠15mg:類似薬(ロゼレム錠8mg)の1日薬価(84.90円)に有用性加算(Ⅱ)の5%を加えて算出 ベルソムラ錠20mg:ルネスタ錠1mgとルネスタ錠2mgの規格間比(0.6656)を元に算出 |
| 新医薬品の 投与日数制限 | 対象 (2015年11月30日に解除済) ※ベルソムラ錠10mgは対象外 |
睡眠のメカニズムと不眠症治療薬
ベルソムラについてまとめる前に不眠症治療薬についておさらいしておこうと思います。
睡眠メカニズムの基本と各薬剤の作用機序と特徴について簡単にまとめます。
睡眠のメカニズム
睡眠メカニズムは単純なものではなく、様々な生理活性物質の作用が複雑に影響します。
ここでは不眠症治療薬の作用をわかりやすくするために簡潔に説明していきたいと思います。
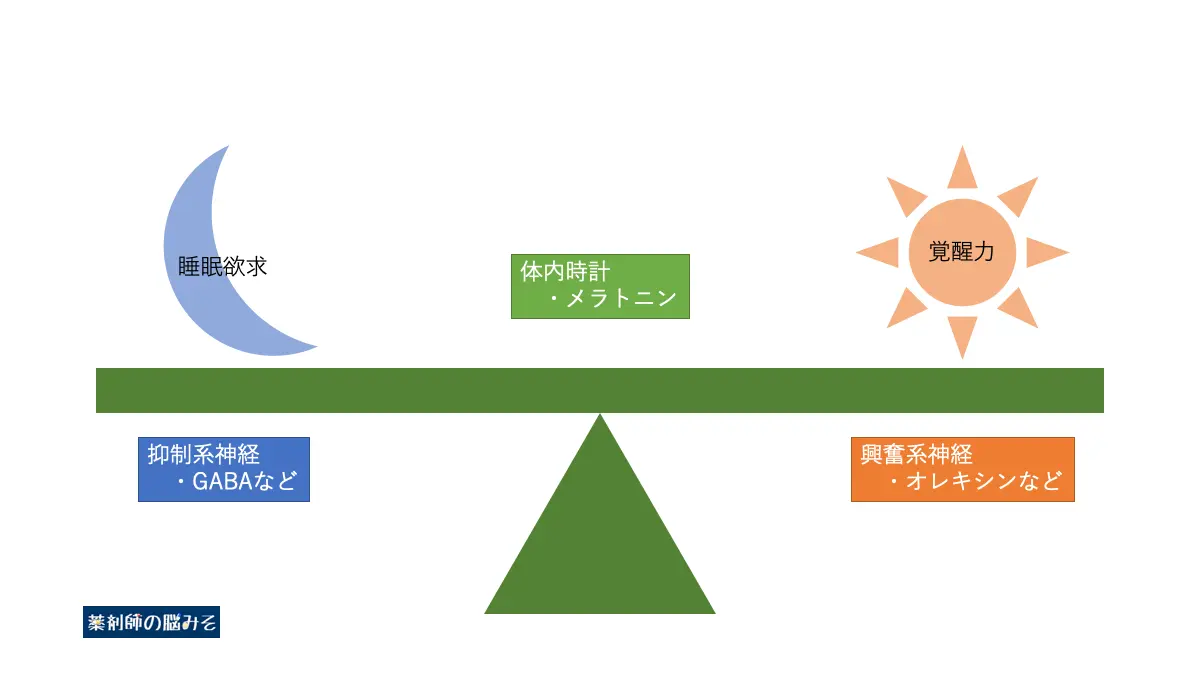
睡眠とは覚醒力と睡眠欲求のバランスによってもたらされる結果です。
これを上の図のように覚醒力と睡眠欲求のシーソーに例えて説明していきます。
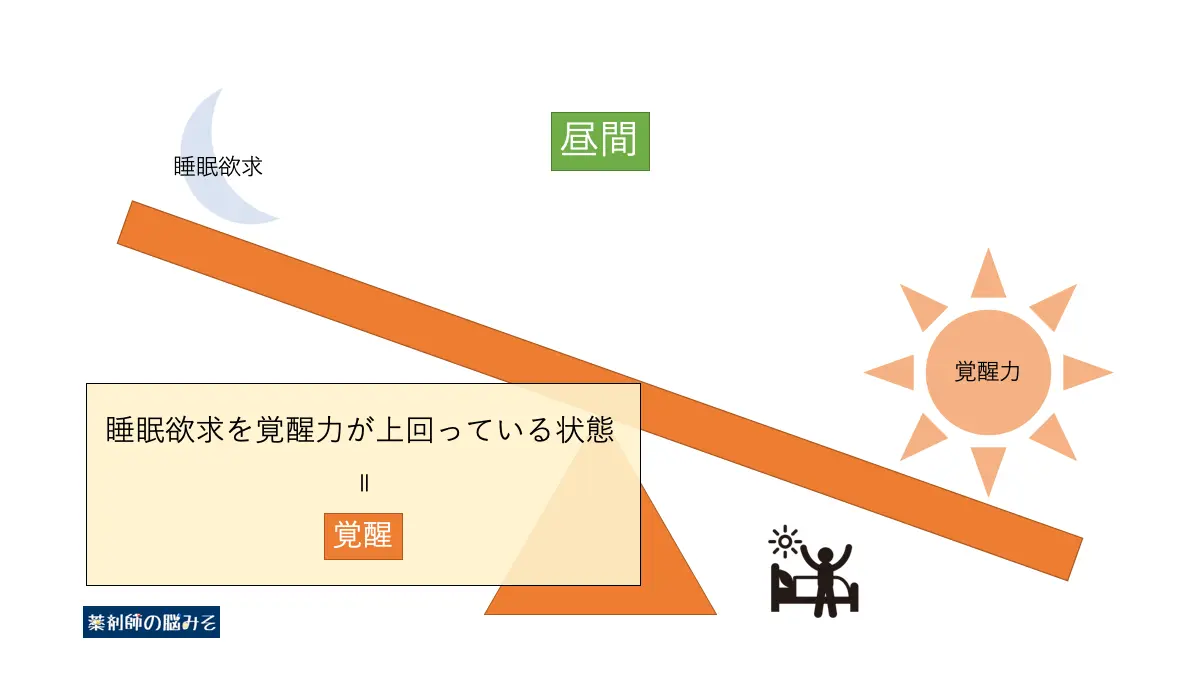
日中(通常、覚醒している時間帯)では、睡眠欲求は小さくなり、覚醒力が大きく働いています。
このような状態ではシーソーは覚醒に傾き、その結果として「覚醒」が保たれます。
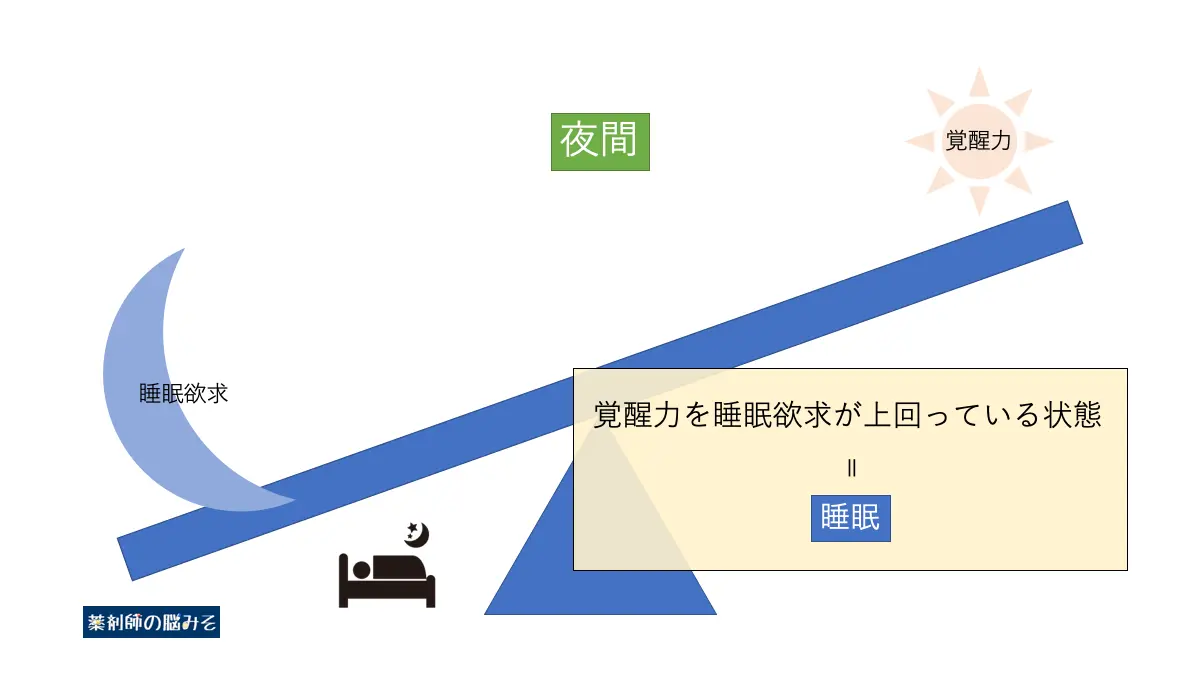
逆に夜間(通常、睡眠している時間帯)では、睡眠欲求が大きくなり、覚醒力が弱くなります。
このような状態になるとシーソーが睡眠に傾き、その結果として「睡眠」がもたらされます。
睡眠と覚醒は睡眠欲求と覚醒力のバランス
下の図は睡眠欲求と覚醒力の日内変動を表したものです。
青い棒グラフが睡眠欲求、オレンジの棒グラフが覚醒力です。
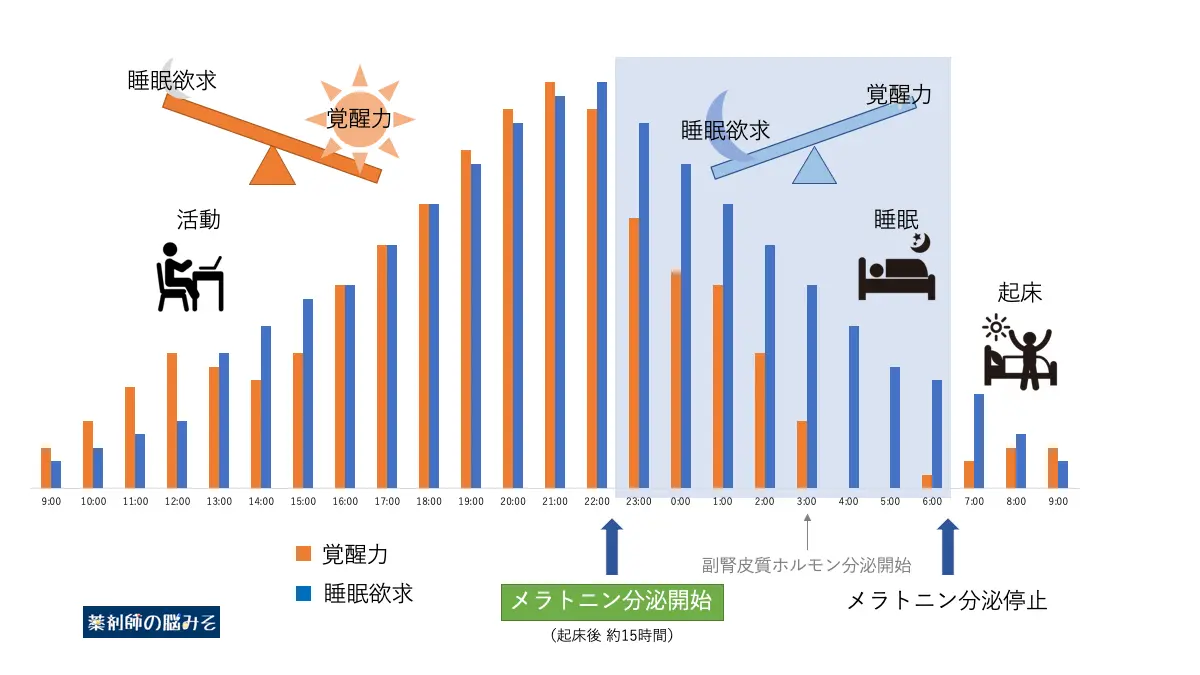
日中は基本的に覚醒力が優っていますが、夜間になると睡眠欲求が勝っています。
その結果、日中は覚醒し、夜間は睡眠状態になります。
このグラフを見てもらうと、睡眠欲求と覚醒力、それぞれの働きは単純ではないことがわかると思います。
(例えば、覚醒力のピークは日中ではなく21:00くらいにあります)
それぞれが複雑な変化を起こし、相反する作用の変化の結果として睡眠や覚醒に繋がっているということがわかると思います。
従来(オレキシン受容体拮抗薬以外)の不眠症治療薬
現在使用されている不眠症治療薬は以下のように分類されます。
- GABAA受容体作動薬
- バルビツール酸系
- 非バルビツール酸系
- ベンゾジアゼピン系
- 非ベンゾジアゼピン系(Zドラッグ)
- メラトニン受容体作動薬
- オレキシン受容体拮抗薬
単純に睡眠の強さ(催眠作用)を比較すると
バルビツール酸系(非バルビツール酸系) > ベンゾジアゼピン系 > 非ベンゾジアゼピン系 ≧ オレキシン受容体拮抗薬 > メラトニン受容体作動薬
といった感じでしょうか?(私見が入っています)
まずはオレキシン受容体拮抗薬以外の薬について復習していきます。
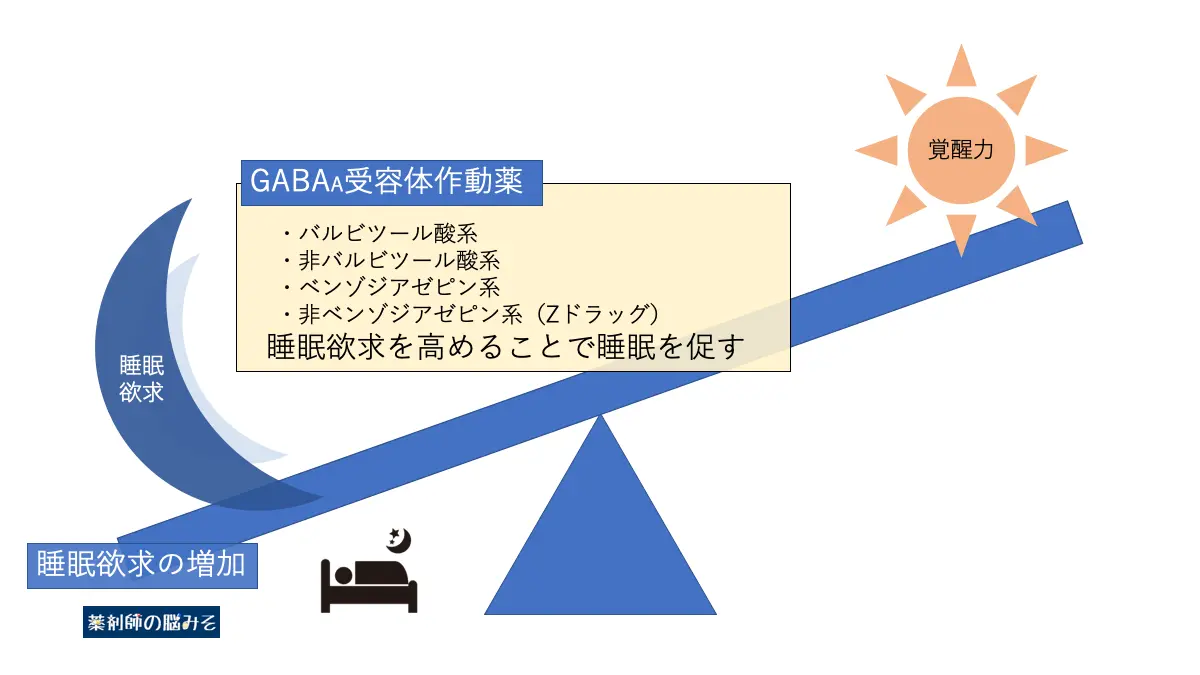
GABAA受容体作動薬
いわゆる睡眠薬として広く知られ、使用されている薬はGABA受容体を介して作用を発揮するものです。
GABAA受容体作動薬は、中枢神経系における抑制アミノ酸であるγ-アミノ酪酸(GABA*1)のイオンチャネル型受容体 GABAA受容体を介して鎮静作用を示します。
GABAA受容体作動薬は「睡眠欲求」を高めることで睡眠作用を発揮します。
ただ、抑制系を亢進して脳の機能を低下させた結果、睡眠を引き起こすため、睡眠の質はあまり良くないとされています。
また、耐性・習慣性(依存性)、翌日も効果が持続する持ち越し効果(hang over)、認知障害(前向性健忘)が問題とされることもあります。
バルビツール酸系
GABAA受容体のバルビツール酸結合部位に働くことで、不眠や不安症状に対して効果を発揮します。
ですが、高濃度ではGABAAを直接活性化する作用を持つため、選択性・治療指数が低く、致死的な副作用を引き起こす危険性があります。
依存性が高いことも問題とされます。
アルコールと同じく、レム睡眠(REM*2 sleep、脳波的には覚醒しているが体は眠っている状態)が短くなります。
バルビツール酸系の製品例
- ラボナ(一般名:ペントバルビタール)
- イソミタール(一般名:アモバルビタール)
- フェノバール(一般名:フェノバルビタール) など
非バルビツール酸系
バルビツール酸系の改良版ですが、やはり習慣性による乱用や依存が問題になりました。
また、催奇性のため販売中止となったものもあります。
非バルビツール酸系の製品例
- ブロバリン(一般名:ブロムワレリル尿素) など
ベンゾジアゼピン系
ベンゾジアゼピン系は英字表記でBZD*3と略されます。
バルビツール酸系と同じくGABAA受容体を介して作用を発揮しますが、結合部位が異なり、ベンゾジアゼピン系結合部位に作用します。
バルビツール酸系とは異なり、単独でGABAA受容体を活性化することができないため、バルビツール酸系と比較して安全性は高くなっています。
バルビツール酸系と比較すれば、レム睡眠の減少はかなり少ないです。
ベンゾジアゼピン系の製品例
- レンドルミン(一般名:ブロチゾラム)
- ハルシオン(一般名:トリアゾラム)
- サイレース・ロヒプノール(一般名:フルニトラゼパム)
- ネルボン・ベンザリン(一般名:ニトラゼパム) など
非ベンゾジアゼピン系
ベンゾジアゼピン系とは全く異なる化学構造を持つにも関わらず、似たような作用を発揮する薬物の総称です。
GABAA受容体のサブタイプであるGABAAα1への選択性が高いため、抗不安作用が少なく、依存性が改善されています。
(選択性の高さ:ゾルピデム>ゾピクロン・エスゾピクロン)
耐性も起こりにくいとされていますが、効果はベンゾジアゼピン系と比較して穏やかです。
レム睡眠にはまり影響を与えず、ノンレム睡眠を増やすことが可能です。
成分名を英語表記した際に全てZではじまる(Zopiclone、Zolpidem)ため「Zドラッグ」という総称されます。
日本神経治療学会のガイドライン(標準的神経治療:不眠・過眠と概日リズム障害)では不眠症治療の第一選択薬とされています。
非ベンゾジアゼピン系の製品例
- アモバン(一般名:ゾピクロン)
- マイスリー(一般名:ゾルピデム)
- ルネスタ(一般名:エスゾピクロン)
問題はあるとわかっているけれど、なかなか切り離せないのがベンゾだよね。。。
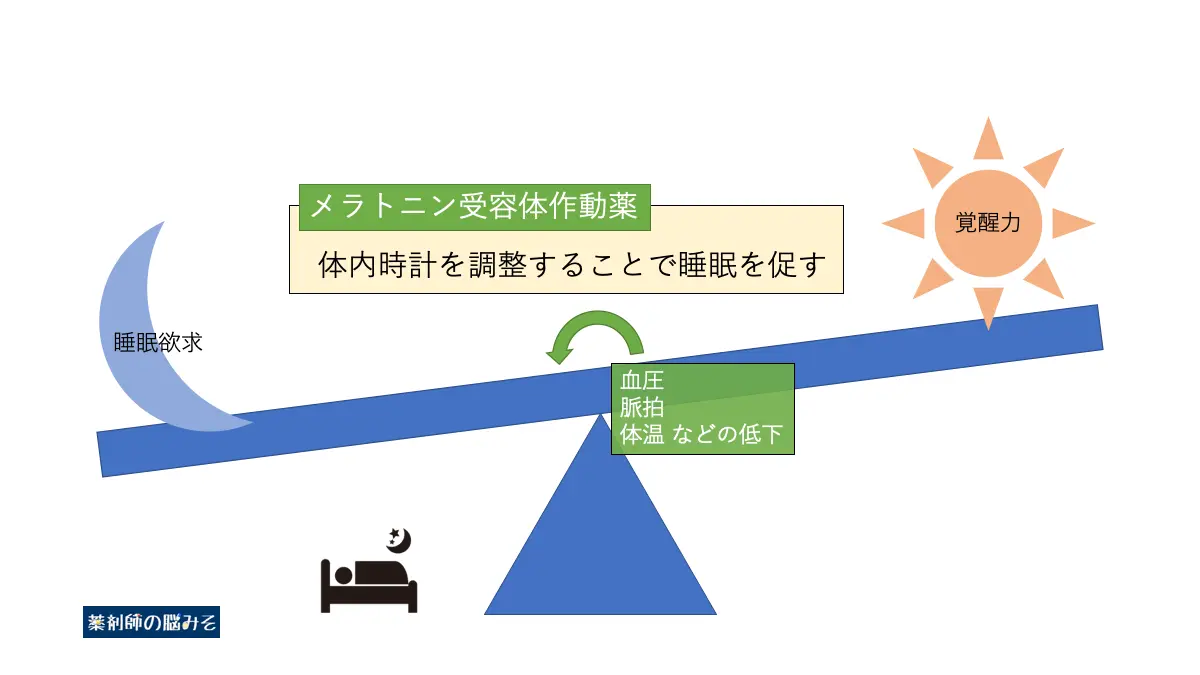
メラトニン受容体作動薬
視交叉上核のメラトニンMT1/MT2受容体に作用することで体内リズムを改善し、睡眠を促す効果を発揮します。
メラトニン受容体が活性化されることにより、血圧・脈拍・体温などが低下、体内は睡眠に向かって準備されます。
従来型の睡眠導入剤とは異なり、依存性や耐性を生じにくいことから、米国において唯一、向精神薬として規制を受けない睡眠導入剤です。
メラトニン受容体作動薬の製品例
- ロゼレム(一般名:ラメルテオン)
- メラトベル顆粒小児用(一般名:メラトニン)
オレキシン受容体拮抗薬

さて、いよいよこの記事のテーマであるベルソムラについて書いていきます。
有効成分であるスボレキサントはオレキシン受容体拮抗薬(阻害剤)です。
オレキシン受容体拮抗薬はレム睡眠・ノンレム睡眠の両方を増やし、自然な眠りを促すという特徴を持っています。
オレキシンという名前は聞き慣れない方も多いかもしれません
オレキシンの働きについて基本を押さえておきましょう!
オレキシンとは?
オレキシンとは脳内の神経ペプチドの一種で、元々は摂食行動(食欲)に関わる因子として注目されていました。
ですが、その後の研究により、オレキシンの産生が不十分な場合に、ナルコレプシーが引き起こされることがわかりました。
(オレキシン産生ニューロンの変性や脱落はナルコレプシーの原因となります)
そのことから、オレキシレンが覚醒調整系において重要な役割を担っていることが明らかになりました。
脳内のオレキシンが多いと覚醒し、少なくなると眠くなります。
オレキシンにはオレキシンA(orexin A)とオレキシンB(orexin B)の二つのイソペプチドが存在しますが、同じ前駆体から切り出されるペプチドのため、発現する細胞は同一です。
別名をヒポクレチンと言い、オレキシンAはヒポクレチン-1、オレキシンBはヒポクレチン-2に相当します。
オレキシン受容体とは?
Gタンパク質共役型受容体で、オレキシン1受容体(OX1R*4)とオレキシン2受容体(OX2R*5)が存在します。
脳内の組織分布はサブタイプにより異なります。
例えば、背側縫線核(DR*6)ではセロトニン作動性ニューロンに両方の受容体が発現、外背側被蓋核(LDT*7)や脚橋被蓋核(PPT*8)ではコリン作動性ニューロンにOX1Rのみが発現、GABA作動性介在ニューロンには両方の受容体が発現しています。
OX1RとOX2Rの両方が覚醒・睡眠の調整に関わっています。
(オレキシン2受容体の方が強く関わっているという報告もあります)
オレキシンによる睡眠調整
体内時計や感情、栄養状態などの影響によりオレキシンは覚醒中枢に放出されます。
- 体内時計:朝 → オレキシン↑ → 神経細胞活性化(覚醒)
- 感情:気持ちの高ぶり → オレキシン↑ → 神経細胞活性化(覚醒)
- 栄養状態:空腹 → オレキシン↑ → 神経細胞活性化(覚醒)
その結果、覚醒中枢が活性化され、睡眠中枢の働きを上回ることで目が覚めます。
逆にオレキシンの働きが小さくなると、睡眠中枢の働きが覚醒中枢の働きをを上回ります。
すると、覚醒中枢やオレキシンの働きを抑制する信号が睡眠中枢から送られ、脳の活動は沈静化して眠くなるというわけです。
スボレキサントの作用機序
スボレキサントはオレキシン1受容体(OX1R)とオレキシン2受容体(OX2R)の両方を阻害することから、DORA*9(デュアル オレキシン受容体拮抗薬)と呼ばれています。
これまでの睡眠導入剤のほとんどは、脳内の抑制系に働き、覚醒を無理やり抑える形で睡眠を促していました。
それに対し、DORAのスボレキサントは覚醒中枢の働きを直接抑制することで、より自然な睡眠を促すことが可能と考えられています。
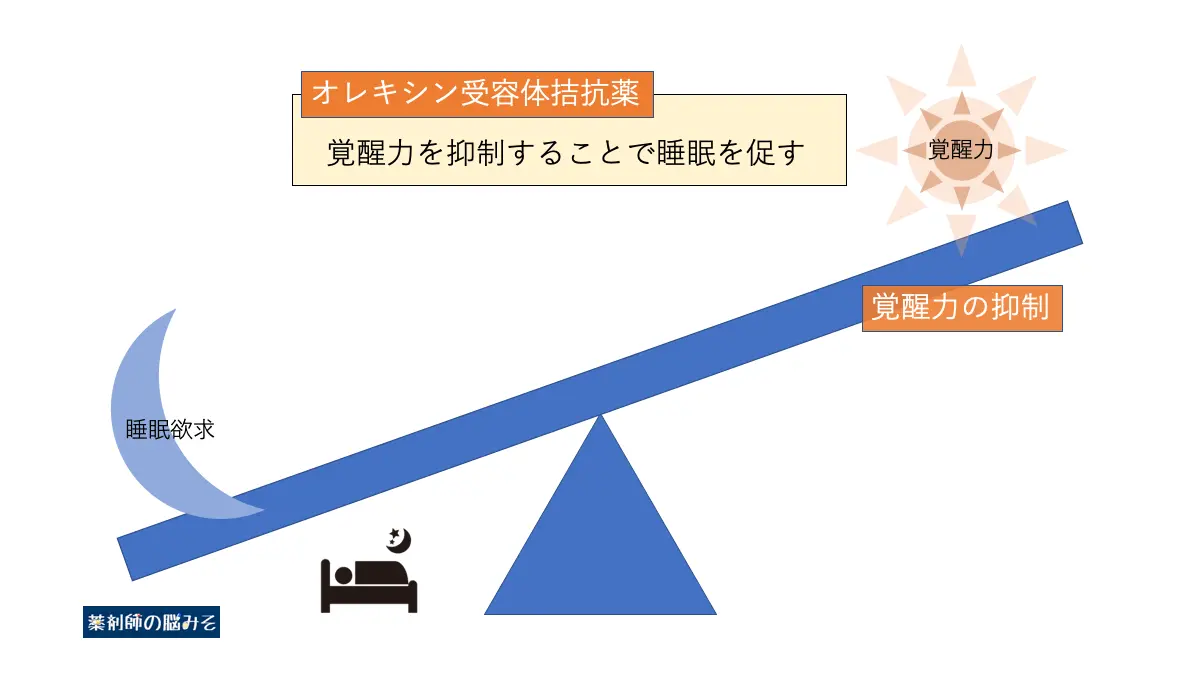
メラトニン受容体作動薬も自然な眠りを引き起こすことができると考えられていますが、体内時計に対して作用するため情動による覚醒に対しての効果は期待できません。
ですが、スボレキサントは覚醒系全体に対する効果が期待できます。
ベルソムラのDI
ここからはベルソムラ錠の添付文書、インタビューフォーム、RMPについて詳しく見ていきたいと思います。
ベルソムラという薬剤について詳しく掘り下げていくよ!
強いCYP3A4阻害剤は併用禁忌

スボレキサントはCYP3A4によって代謝され、弱いP糖蛋白(腸管)阻害作用を持っているため、薬物相互作用が多く存在します。
特にCYP3A4を強く阻害する薬剤については併用禁忌となっています。
禁忌
- 本剤の成分に対し過敏症の既往歴のある患者
- CYP3Aを強く阻害する薬剤(イトラコナゾール、クラリスロマイシン、リトナビル、ネルフィナビル、ボリコナゾール)を投与中の患者
ベルソムラ錠 添付文書 MSD株式会社
分類別にまとめると以下の通りです。
- 抗真菌剤
- イトラコナゾール(イトリゾール等)
- ボリコナゾール(ブイフェンド)
- マクロライド系抗生物質
- クラリスロマイシン(クラリス、クラリシッド等)
- HIVプロテアーゼ阻害薬
- リトナビル(ノービア、カレトラ、ヴィキラックス※1)
- サキナビル(フォートベイス※2、インビラーゼ※3)
- ネルフィナビル(ビラセプト)
- インジナビル(クリキシバン※4)
- HCV NS3/4Aプロテアーゼ阻害薬
- テラプレビル(テラビック※5)
特にクラリスロマイシンとの併用禁忌は注意が必要ですね。
- ※1:ヴィキラックスはすでに発売中止となっており、2019年3月31日で経過措置も切れています。
- ※2:フォートベイスはすでに発売中止となっており、2008年3月31日で経過措置も切れています。
- ※3:インビラーゼはすでに販売中止となっており、2018年3月31日で経過措置も切れています。
- ※4:クリキシバンはすでに販売中止となっており、2018年3月31日で経過措置も切れています。
- ※5:テラビックはすでに販売中止となっており、2018年3月31日で経過措置も切れています。
それにしても販売中止が多いな・・・(汗)
中等度のCYP3A阻害剤を併用する際に10mgを使用

平成28年11月18日付で薬価基準に収載されたベルソムラ錠10mg。
それに伴い添付文書が改訂されました(使用上の注意改訂のお知らせ)。
中等度のCYP3A阻害剤併用時に、10mgへの減量を考慮することが添付文書に記載されました。
用法及び用量に関連する使用上の注意
4.CYP3Aを阻害する薬剤 (ジルチアゼム、ベラパミル、フルコナゾール等)との併用により、スボレキサントの血漿中濃度が上昇し、傾眠、疲労、入眠時麻痺、睡眠時随伴症、夢遊症等の副作用が増強されるおそれがあるため、これらの薬剤を併用する場合は1日1回10mgへの減量を考慮するとともに、患者の状態を慎重に観察すること。ベルソムラ錠 添付文書 MSD株式会社
これについては相互作用の項にも詳しく記載されています。
併用注意(併用に注意すること)
3. CYP3Aを阻害する薬剤(ジルチアゼム、ベラパミル、フルコナゾール等)
臨床症状・措置方法
傾眠、疲労等の本剤の副作用が増強するおそれがあるため、併用する際には1日1回10mgへの減量を考慮するとともに、患者の状態を慎重に観察すること。ベルソムラ錠 添付文書 MSD株式会社
ということなので、CYP3A阻害剤を併用する際は、10mgの使用を考慮する必要がありますね。
高齢者ならなおさらだと思います。
クラリスロマイシン以外のマクロライド系なども対象になるのではないでしょうか?
併用に伴い、減量を行うというのはイグザレルト(成分名:リバーロキサバン)と同様ですね。
食後服用はダメ
服用の際に注意が必要な点として、食後の服用は避けるという点があります。
用法及び用量に関連する使用上の注意
2.入眠効果の発現が遅れるおそれがあるため、本剤の食事と同時又は食直後の服用は避けること。(食後投与では、空腹時投与に比べ、投与直後のスボレキサントの血漿中濃度が低下することがある。)ベルソムラ錠 添付文書 MSD株式会社
これについては、薬物動態の項に詳しく記載されています。
薬物動態
2. 食事の影響
- 日本人データ
本剤40mgを低脂肪食摂取後に単回経口投与した場合、空腹時と比較してスボレキサントのCmaxは23%増加したが、AUCは変化しなかった。Tmaxは1時間延長した。
ベルソムラ錠 添付文書 MSD株式会社
ということで、血中濃度のグラフが後ろにスライドしてしまうイメージですね。
薬剤の性質上、効果発現が遅れるのは望ましくありません。
夕食から就寝前の服用まで、少なくとも2時間は開けて欲しいところではあります。
投薬時には普段からの夕食から就寝までの時間をチェックしないといけませんね。
夜食はダメですね。
「夢」に関する副作用

ベルソムラはレム睡眠を延長させるという特徴があります。
人間はレム睡眠(浅い眠り)の際に夢を見ます。
これまで使用されていたベンゾジアゼピン系などの睡眠薬の場合、レム睡眠は抑制されていました。
ですが、ベルソムラの場合はレム睡眠の時間が増加させるため、夢を見ることが増える傾向にあります。
そのことが副作用にも反映されています。
副作用
その他の副作用
- 4. 神経系障害:睡眠時麻痺(1%未満)
- 5. 精神障害:悪夢(1〜5%未満)
- 6. 精神障害:異常な夢、入眠時幻覚(1%未満)
ベルソムラ錠 添付文書 MSD株式会社
精神疾患やストレスを抱えている方で、悪夢が多く見られる場合は薬剤の変更を検討しないといけない可能性がありますね。
(ちなみに「二次性不眠症に対する本剤の有効性及び安全性は確立されていない。」と添付文書には記載されています。念のため)
一包化はできません

ベルソムラの最大の欠点は一包化(分包)ができないということ。
添付文書には服用直前に取り出すよう記載されています。
取扱い上の注意
光及び湿気を避けるため、PTPシートのまま保存し、服用直前にPTPシートから取り出すこと。ベルソムラ錠 添付文書 MSD株式会社
インタビューフォームにはもう少し詳しく記載されています。
4. 製剤の各種条件下における安定性
(ベルソムラ®錠10mg、15mg)<参考>
無包装状態での安定性(ベルソムラ®錠15 mg) ベルソムラ®錠を高湿度条件下(30°C/75%RH)にて無包装状態で1ヵ月間保存した結果、1日後より外観の変化(コーティング層のひび割れ)を認め、保存期間が増加するにつれ溶出速度の低下が認められた。
注)無包装状態では、光及び湿度の影響を受けるため、PTPシートのまま保存し、服用直前にPTPシートから取り出すこと。ベルソムラ錠 インタビューフォーム MSD株式会社
一包化の対象となる患者さん(高齢者や精神科)に多く処方される薬剤だけに一包化可能となるような製剤改良が求めらていますが、まだその気配はないですね・・・。
ライバルであるデエビゴ(レンボレキサント)が長期処方できない間に一包化可能な製剤が登場したりして・・・(汗)
RMPに記載されている内容について

RMPに記載されているリスクは以下の通りです。
- 重要な特定されたリスク
- 自動車運転など危険を伴う機械の操作への影響
- 重要な潜在的リスク
- 高齢者への投与
- ナルコレプシー様症状(カタプレキシー、入眠時幻覚、睡眠時麻痺等)
- 睡眠時随伴症、夢遊症
- 自殺念慮、自殺行動
- 依存性
- 摂食行動に対する影響
- 他の不眠症治療薬との併用
- 呼吸機能障害患者への投与
※重大な副作用は記載なし
RMPに関しては過剰に不安になる必要はないのですが、薬剤師としては頭の片隅においておくようにしたいですね。
自動車運転など危険を伴う機械の操作への影響
自動車の運転については「重要な基本的注意」、「臨床成績」に記載されています。
重要な基本的注意
1.本剤の影響が服用の翌朝以後に及び、眠気、注意力・集中力・反射運動能力等の低下が起こることがあるので、自動車の運転など危険を伴う機械の操作に従事させないように注意すること。ベルソムラ錠 添付文書 MSD株式会社
臨床成績
2. 臨床薬理試験 (外国人データ)
(1)自動車運転能力に対する影響*10
健康成人28例に、本剤20mg又は40mgを就寝前投与し、翌朝 (投与後9時間) に自動車走行検査を実施したとき、20mgの単回投与、40mgの単回及び8日間反復投与において、一部の被験者に運転能力に対する本剤の影響が認められた。なお、2例が40mg投与時に、1例が20mg投与時に、1例が40mg及び20mg投与時に、傾眠の発現のため自動車走行検査を中止した。ベルソムラ錠 添付文書 MSD株式会社
発売後、自動車運転中に強い眠気や傾眠を発現したという報告があり、MSDから「適正使用のお願い」が発行されています。
本剤を服用した翌日、自動車の運転中に強い眠気や傾眠を発現したとの報告があり、昨年、適正使用のお願いをさせていただきましたが、その後も本剤投与期間中の自動車運転時に強い眠気や傾眠等を発現したとの報告がございました(2015年5月25日現在、10例10件報告)。
ベルソムラ錠 適正使用のお願い(自動車運転に関する注意喚起)(2015年7月) MSD株式会社
高齢者への投与
用法・用量に記載されている通り、65歳以上の高齢者には1日1回15mgと、非高齢者よりも少ない用量が設定されています。
また、中等度CYP3A阻害薬との併用についても以下のように記載されています。
重要な潜在的リスクとした理由:
(略)また、本剤10mgが追加承認されたが、外国人健康成人を対象とした本剤(20mg単回)と CYP3Aを中等度に阻害する薬剤であるジルチアゼム(240mg1日1回反復)との薬物相互作用試験で、スボレキサン卜のCmaxの上昇はわずかであったものの(22%上昇)、AUCは明らかに上昇したことから(105%上昇)、高齢者におけるCYP3A併用時の安全性を引き続き注意する必要がある。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
ナルコレプシー様症状(カタプレキシー、入眠時幻覚、睡眠時麻痺等)
オレキシンに関する説明に記載した通り、オレキシンの働きとナルコレプシーには強い関連があります。
そのため、オレキシン受容体拮抗薬であるスボレキサントはナルコレプシー様症状を引き起こす可能性を否定できません。
RMPに記載されている内容がとても勉強になるのでそのまま参照します。
重要な潜在的リスクとした理由:
本剤は、覚醒を促進する神経ペプチドであるオレキシンA及びBのOX1及びOX2受容体への結合を可逆的に阻害することにより、脳を覚醒状態から睡眠状態へ移行させ、睡眠を誘発すると考えられる。一方、ナルコレプシーの動物モデルにおいてオレキシン作動性神経伝達が関連していること、ナルコレプシーの患者(特にカタプレキシーを伴う場合)で髄液中のオレキシンAの濃度が低下していることが報告されている。また、ナルコレプシー患者では、オレキシンニューロンの消失が長期にわたって起きており、オレキシンリガンドの重大かつ恒久的な消失からオレキシンに依存した覚醒機能に障害を生じ、日中の過剰な眠気、カタプレキシー、入眠時幻覚、睡眠時麻痺をといった臨床症状を呈する。臨床試験においてナルコレプシー又はカタプレキシーと判定された事象は認められなかったが、日中の過剰な眠気の発現率はプラセボ群と比較して本剤群で高く(「自動車運転など危険を伴う機械の操作への影響」の項参照)、入眠時幻覚、傾眠時幻覚及び睡眠時麻痺は本剤群にのみ認められた。本剤の作用機序から理論的にはナルコレプシー様症状を引き起こす可能性があることから、ナルコレプシー様症状を重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
睡眠時随伴症、夢遊症
40mg(高齢者30mg)の服用で睡眠時随伴症と夢遊症の報告があります。
通常用量での報告はありませんが、症例数の増加、患者背景によっては起こる可能性が否定できないものだと思います。
RMPには以下のように記載されています。
重要な潜在的リスクとした理由:
3つの第III相試験において、承認用量を投与した群(493例)ではこれらの事象は認められていないが、承認用量よりも高用量(非高齢者40mg/日、高齢者30mg/日)を投与した群(1291 例)の高齢者1例で本剤との因果関係有りと判断された睡眠時随伴症及び夢遊症が報告されている。睡眠時随伴症、夢遊症は、不眠症治療薬の使用に関連して報告されている現象であり、新規作用機序である本剤の臨床経験が限られていること、発現した場合に外傷・事故等の重大なリスクが引き起こされるおそれがあることから、重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
自殺念慮、自殺行動
自殺に関連する作用があるわけではありませんが、中枢系に作用する薬剤である以上、考慮しなくてはいけない内容ですね。
RMPに記載されている内容をそのまま参照します。
重要な潜在的リスクとした理由:
3つの第III相試験において、プラセボ群 0.1%(1/1,025 例)に対し、承認用量を投与した群 0.2%(1/493 例)、承認用量よりも高用量(非高齢者40mg/日、高齢者30mg/日)を投与した群では 0.7%(9/1,291例)と本剤群では用量依存的に自殺念慮が認められた。新規作用機序である本剤の臨床使用経験が限られていることも踏まえ、重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
依存性
依存性についてはBZD系薬剤に対する優位性としてあげられる部分なので気になるところです。
現在のところはBZD系薬剤のような依存性は認められていませんが中枢に作用する薬ですので注視する必要があります。
RMPには以下のように記載されています。
重要な潜在的リスクとした理由:
不眠症患者を対象とした臨床試験において薬物乱用に関連した有害事象の発現率がプラセボに比べて明らかに高い傾向は認められていないが、本剤は習慣性医薬品に指定されており、娯楽目的の多剤使用経験のある健康成人36例に承認用量よりも高用量である本剤40、80、及び150mgを単回投与したとき、本剤の薬物嗜好性はプラセボより高く、ゾルピデム15及び30mgと同程度であった。ゾルピデムを含む不眠症治療薬の重大な副作用に連用による依存症及び離脱症状があることから、重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
高用量(承認外)ではゾルピデム高用量(承認外)と同程度の嗜好性が見られたため、依存性のリスクは完全に捨て切れないということになっています。
BZD系薬のような明らかな依存性は見られないものの、20mgや3A4阻害剤との併用があるケースでの長期服用について注意しておく必要があります。
摂食行動に対する影響
オレキシンは摂食行動にも影響するホルモンです。
これもオレキシンに関する説明で記載しましたが、RMPに記載されている内容をそのまま参照します。
重要な潜在的リスクとした理由:
オレキシンは中枢神経系において睡眠以外にも摂食行動に関与すると考えられている。本剤の臨床試験では摂食行動に対する影響は認められていないが、本剤の作用機序から理論的には食欲や体重の減少等、摂食行動への影響が認められる可能性があることから、重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
他の不眠症治療薬との併用
添付文書には以下のように記載されています。
用法及び用量に関連する使用上の注意
- 3.他の不眠症治療薬と併用したときの有効性及び安全性は確立されていない。ベルソムラ錠 添付文書 MSD株式会社
以下がRMPに記載されている内容です。
重要な潜在的リスクとした理由:
臨床試験において、他の不眠症治療薬との併用時の安全性及び有効性は検討されておらず、それらの併用により安全性リスクが高まる可能性が否定できない。不眠症治療は単剤治療が原則であり、安易に併用すべきではないが、他の不眠症治療薬との併用を完全には否定できないことを踏まえ、重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
・・・とは言っても、他の不眠症治療との併用はかなり行われているのが現状ですね。
これに関連した有害事象にも出会ったことはありませんし、保険請求で査定を受けたことも(今のところ)ありません。
ですが、安易に併用すべきものではないのでそこは肝に命じておかないといけませんね。
呼吸機能障害患者への投与
これも中枢に作用する薬剤ということで気になる部分です。
RMPには以下のように記載されています。
重要な潜在的リスクとした理由:
重度の閉塞性睡眠時無呼吸(OSA)及び重度の慢性閉塞性肺疾患(COPD)患者には使用経験がない。軽度から中等度のOSA患者及び軽度から中等度のCOPD患者を対象に臨床薬理試験を実施した結果、臨床的に意味のある呼吸抑制作用は認められなかったが、呼吸機能に障害のある患者での臨床経験は限られているため、注意して投与することが必要と考え、重要な潜在的リスクとして設定した。ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
勉強会から得られた情報など
ここからはメーカー(MSD)主催の勉強会などから得た情報についてまとめておきます。
ベルソムラの特徴
ベルソムラの製品情報などから得た効果や特徴についてまとめておきます。
- 主観的睡眠潜時(自己申告による就寝から入眠までの時間)を24.9分短縮(服用開始後3ヶ月)(第Ⅲ相二重盲検比較試験 (028、029試験における併合データ))
- 主観的総睡眠時間(自己申告による起床までの睡眠時間の合計)を55.3分延長(服用開始後3ヶ月)(第Ⅲ相二重盲検比較試験 (028、029試験における併合データ))
- 初日から睡眠時間を55.1分延長し、入眠時間を28分早めた。(第Ⅲ相二重盲検比較試験(028、029試験における併合データ))
- 翌朝の認知機能に影響を与えなかった。(第Ⅲ相二重盲検比較試験 (028、029試験における併合データ))
- ベンゾジアゼピン系で見られるような投与中止による半跳性不眠が認められなかった。(第Ⅲ相二重盲検比較試験 (028、029試験における併合データ))
- ベンゾジアゼピン系で見られるような耐性が認められなかった。(服用開始後12ヶ月)
- ナルコレプシー症状(睡眠発作、情動脱力発作)は認められなかった。
- 入眠障害と中途覚醒の両方に効果を示した。
- 作用時間は6~8時間程度で持ち越しは認められなかった。(半減期は12時間程度)
半減期は長いのに持ち越しが起こらないのは何故?
ベルソムラの半減期は、
- 単回投与:10時間
- 反復投与:12時間
となっています。
半減期が長いのに朝の目覚めに問題はないの?という疑問がありましたが、特に問題はないようです。
当たり前のことですが、半減期というのは血中濃度が半分になる時間で、半減期に近づけば血中濃度が下降していきます。
つまり、起床時間になればスボレキサントの血中濃度はある程度下がっています。
さらに、朝になれば体内のオレキシン濃度が上昇するので、スボレキサントの効果は失われるということです。
ということで、ベルソムラの半減期は長くても、理論上、朝の目覚めに問題はないということです。
もちろん、高齢者や肝機能障害等で血中濃度が大幅に上昇してしまうようなケースでは別になると思いますし、RMPに記載されているように運転時に影響を与えるケースがあることから持ち越し(と表現していいのかわかりませんが)はゼロではなく、注意は必要です。
まとめと感想
最後にベルソムラについての印象とオレキシン受容体に作用する薬剤の登場に対する感想をまとめていこうと思います。
ベンゾジアゼピンに変わる選択肢がひとつ増え、質の高い睡眠を得ることができそうな薬剤が登場したのは心強いですね。
発売前に感じた不安
十分な時間が経過した今となっては杞憂で終わりましたが、発売前の雑感については残しておきたいと思います。
スボレキサントに対する期待と不安(発売前)
新しい作用機序をに加え、従来の睡眠導入剤が持つ依存・耐性・持ち越し効果なども少ないようなので安全性の面でも優れているのではないかと思います。
また、ノンレム睡眠を増やす効果も認められており、睡眠の質の面でも期待されます。
注意力や記憶力の低下も見られないという報告もあるようです。
良いところを上げていくと、夢の睡眠導入剤に見えてきますね。
ですが、やっぱり不安なのはナルコレプシー症状。
臨床試験の結果では問題なかったようですが、ナルコレプシーの原因となるオレキシンの不活化を作用機序とするわけですから、何らかの原因で血中濃度が高まればナルコレプシー症状を引き起こしてもおかしくありません。
実際に動物実験ではナルコレプシー症状が見られたようです。
FDAで指摘された問題点に対する不安(発売前)
実際に高用量では危険という報告もあるようです。
FDAでは30mg、40mgの申請は却下されています。
傾眠の副作用が明らかに多いこと、自殺念慮、自殺行動もあるようです。
このことを踏まえて、米国FDAが認めた基本用量は10mg。
CYP3A4阻害薬を服用している場合は5mgで開始。
それに合わせて、5mg、10mg、15mg、20mgの4規格を承認しています。
日本では正式承認されましたが、おそらくアメリカに先駆けて、日本国内で販売開始されることになりそうです。
FDAが定めた基本用量よりも、日本国内の最小剤型の方が用量が大きく、しかも海外での使用経験もないと言う状態です。
覚醒系全般を抑制していしまうことがどのような症状を引き起こすのか?
まだ、世界で使用されたことのない薬ですから、安全性に対しては無防備にならず、注視する必要がありますね。
OX1受容体拮抗薬が睡眠導入をせず、抗不安薬としての働きを持つとの報告もありますので、DORAであるスボレキサントはそのことにも注意が必要です。
一般的な薬剤では、体格の差から、日本での用量よりもアメリカの用量が多くなっていますが、ベルソムラでは逆です。
ただ、睡眠薬に関しては他の薬剤でもアメリカよりも日本の方が用量が多いケースはあります。
例えばルネスタはアメリカの1mgに対し、日本は2mg(高齢者は1mg)です。
なので、この用量の差がどう影響するのかと言うのはまだ何とも言えませんが、大きな副作用等が出現しないよう、注意して扱う必要があると思います。
販売後、十分な時間が経過しましたが、現時点では心配するような大きな問題は起こっていませんね。
オレキシンの作用から期待される様々な治療
ベルソムラは不眠治療薬ですが、オレキシン受容体をターゲットとする薬剤にはもっと他の効果も期待できるかもしれません。
(あくまでもオレキシン受容体拮抗薬の今後の可能性についてまとめるもので、ベルソムラは不眠症に対する適応しか取得していません。)
せん妄に対する効果?
スボレキサントのせん妄予防効果について検討した論文がいくつか発表されています。
J Clin Psychiatry. Sep/Oct 2017;78(8):e970-e979.(せん妄に対するスボルレキサントの予防効果:無作為化プラセボ対照試験)
- 試験方法:多施設共同評価者盲検プラセボ対照無作為化比較試験
- 期間:2015年4月〜2016年3月
- 対象:新規に集中治療室よび急性期病棟に救急入院となった65〜89歳のうち、内服が可能で48時間以上滞在されると見込まれる患者72例
- スボレキサント15mg/日内服 3日間(n=36)
- プラセボ 内服(n=36)
- 主要評価項目:DSM-5に基づくせん妄発生率
- 結果:スボレキサント内服患者はプラセボ内服患者に対して有意にせん妄が少なかった
J Clin Psychiatry. Sep/Oct 2017;78(8):e970-e979.
Acute Med Surg. 2018 Aug 19;5(4):362-368.(集中治療室患者におけるせん妄予防のためのsuvorexantの能力:無作為化比較試験)
- 試験方法:無作為化比較試験
- 期間:2015年5月〜2017年2月
- 対象:東京医科大学附属病院の混合医療集中治療室(ICU)に入院した成人患者70名(年齢≧20歳)
- スボレキサント(高齢者用15mg、若年者用20mg)7日間投与(n=34)
- 通常治療(n=36)
- 主要評価項目:DSM-5に基づくせん妄発生率
- 結果:せん妄発生率には有意差は認められなかったがせん妄発症までの時間はスボレキサント投与群の方が有意に長かった
Acute Med Surg. 2018 Aug 19;5(4):362-368.
薬局業務ではせん妄患者といえば施設入居者など高齢認知症患者を考えますが、これら試験はあくまでも急性期入院の患者を対象としたものです。
せん妄の発生リスクも環境も異なるため、薬局での投薬にそのまま生かせる内容ではありませんが、とても興味深いデータだと思います。
依存性に対する効果?
オレキシンがナルコレプシーと深く関わっていることは上で述べた通りです。
ナルコレプシーの治療に覚せい剤(アンフェタミン)を用いることがあります。
本来、覚せい剤は強い依存性を持つことで知られていますが、不思議なことにナルコレプシーの治療に覚せい剤を使用しても、依存性が見られないというのです。
グラクソ・スミスクラインの実験的オレキシン阻害剤「SB-334867」をアンフェタミンとともにラットに投与すると、ラットの脳に生じるドーパミンの量が減り、薬物依存につながる受容体数の増加がおこりませんでした。
メルクによるスボレキサントの実験でも同様の減少が確認されているようです。
また、ニコチン依存のラットにDORAを投与すると、ニコチン依存が再発しなかったという報告もあります。
オレキシンと依存の関係については、オレキシン直接依存に関わるのではなく、ドーパミンが引き起こす依存に関する反応を、オレキシンが関与する覚醒系が強めると考えられています。
オレキシンは覚醒系の抑制という新しい作用を持つことで、これまでとは異なる新しいステージの睡眠治療薬になると考えられています。
また、脳内の様々な場面に覚醒系が関与することから、依存や食欲などに対する効果も期待できるかもしれません。
ですが、裏を返せば、まだまだ未知数の部分も多いと言うことで、使用に関しては慎重に開始していく必要があるのかな、と言うのが個人的な感想でもありますが、新たな作用を使いこなすことで、様々な場面に有効な治療薬ができると言うのはとても楽しみです。
糖尿病に対する効果の誤解?
ベルソムラと糖尿病?
思わず「???」となってしまったのですが、2017年2月22日放送のNHK『ガッテン!』で放送された「最新報告!血糖値を下げるデルタパワーの謎」の中でそう言った内容が放送されたようですね。
睡眠を改善することが血糖値の改善につながるという研究結果が「オレキシン受容体拮抗薬で血糖値が下がる」と誤解される表現になってしまったようです。
これについてはNHKのホームページにお詫びが掲載されています。
参考資料一覧
- ベルソムラ錠 添付文書 MSD株式会社
- ベルソムラ錠 インタビューフォーム MSD株式会社
- ベルソムラ錠 RMP(医薬品リスク管理計画) MSD株式会社
- ベルソムラ錠 使用上の注意改訂のお知らせ(2016年11月) MSD株式会社
- ベルソムラ錠 適正使用のお願い(自動車運転に関する注意喚起)(2015年7月) MSD株式会社
- J Clin Psychiatry. Sep/Oct 2017;78(8):e970-e979.(Preventive Effects of Suvorexant on Delirium: A Randomized Placebo-Controlled Trial)(PMID:28767209 DOI:10.4088/JCP.16m11194)
- Acute Med Surg. 2018 Aug 19;5(4):362-368. (Ability of suvorexant to prevent delirium in patients in the intensive care unit: a randomized controlled trial)(PMID:30338083 PMCID:PMC6167389 DOI:10.1002/ams2.368)